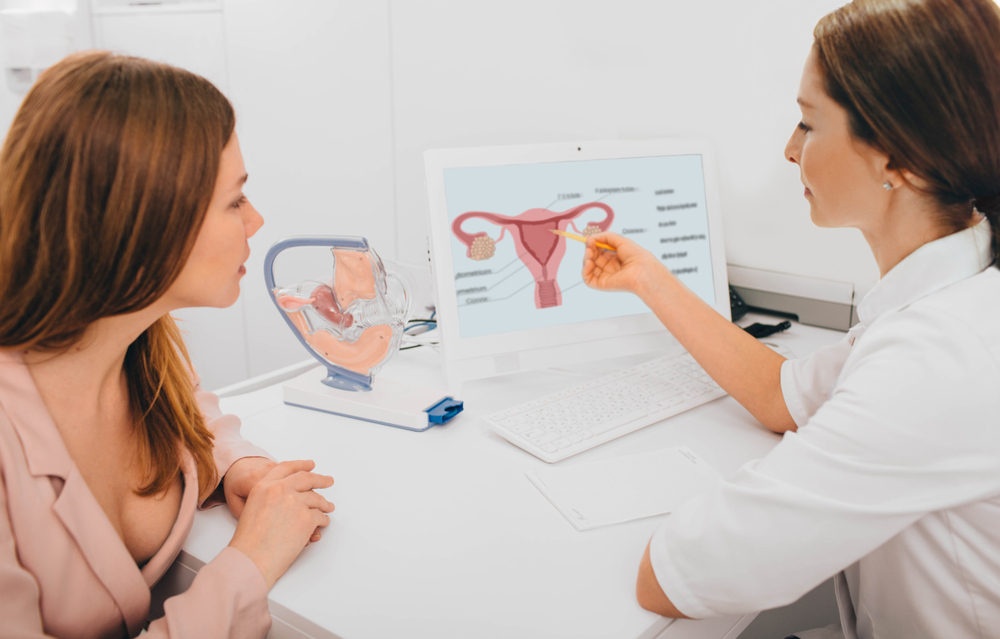
Endometrium - czym jest? Grubość endometrium i normy
W trakcie USG macicy mogłaś słyszeć, jak lekarz przeprowadzający badanie mówił coś o endometrium. Ma je każda kobieta, więc nie musisz się tego obawiać. Chcesz wiedzieć dokładnie, co to jest endometrium macicy i jak zinterpretować wyniki? Czym jest endometrium linijne lub niejednorodne? Jakie są normy w ciąży czy podczas menopauzy? Sprawdź ten wpis, a wszystkiego się dowiesz.
W poniższym artykule wyjaśnimy m.in.:
- czym jest endometrium i jak wygląda w różnych fazach cyklu miesiączkowego;
- co oznaczają nazwy endometrium niejednorodne, hiperechogeniczne, linijne oraz polipowate;
- jaką grubość powinno mieć endometrium podczas owulacji, miesiączki, ciąży i menopauzy;
- co to jest przerost endometrium, czy jest groźny i jak leczyć.
Endometrium — co to jest?
To tkanka, która wyściela macicę — narząd w kształcie gruszki. W trakcie ciąży to tam znajduje się dziecko. Jeśli zapłodnione jajeczko zostanie wszczepione, wyściółka pozostaje na swoim miejscu. Jeśli nie, endometrium staje się coraz cieńsze i złuszcza się podczas miesiączki. Nieprawidłowości endometrium mogą powodować problemy, takie jak endometrioza (gdy tkanka rośnie poza macicą), przerost endometrium (pogrubienie wyściółki) i rak.
Endometrium — jak wygląda?
Jeśli jesteś w wieku reprodukcyjnym, wygląd endometrium będzie zależał od momentu cyklu — czy jest to menstruacja (wczesna faza proliferacyjna), późna faza proliferacyjna czy faza wydzielnicza. Za chwilę poznasz znaczenie tych terminów.
Faza menstruacyjna (wczesna faza proliferacyjna)
W ten sposób określa się dni w czasie okresu lub tuż po nim. Charakteryzują się one tym, że endometrium jest wtedy bardzo cienkie, wygląda jak prosta linia.
Późna faza proliferacyjna
W późniejszych dniach cyklu endometrium staje się coraz grubsze. W trakcie fazy proliferacyjnej endometrium ma warstwy, z ciemniejszą linią pośrodku. Ta faza kończy się po owulacji.
Faza wydzielnicza
To część cyklu między owulacją a początkiem okresu. W tym czasie endometrium jest najgrubsze. Warstwy chłoną płyn naokoło, a na USG wyglądają na pasek o jednorodnej gęstości i kolorze.
Endometrium niejednorodne — co to znaczy?
Oznacza ono niejednolitą echogeniczność endometrium. Występuje ono w przypadku asymetrycznego lub torbielowatego endometrium.
Endometrium hiperechogeniczne
Występuje w endometriozie, polipach macicy i przy przeroście endometrium.
Endometrium linijne — definicja
Występuje, gdy linia endometrium jest w miarę prosta, to znaczy wygięta najwyżej raz. Przeciwieństwem tego jest endometrium nieliniowe, które swoim wyglądem przypomina falę, wygiętą wielokrotnie. Endometrium linijne występuje u dziewczynek, które jeszcze nie miesiączkują.
Endometrium polipowate
Polipy macicy to rodzaj narośli, które przyczepione są do wewnętrznej jej ściany. Zwane są również polipami endometrium. Powstają w wyniku jego przerostu. Zwykle są niezłośliwe, chociaż mogą przekształcić się w nowotwór. Polipy macicy mają rozmiary od kilku milimetrów do kilku centymetrów. Może występować jeden lub wiele polipów macicy. Najczęściej rozwijają się u kobiet w trakcie lub po menopauzie, jednak mogą pojawić się również u młodszych.
Prawidłowa grubość endometrium — normy
Zakres normy grubości endometrium zależy od tego, na jakim etapie życia się znajdujesz.
Grubość endometrium przed miesiączką
Czy wiesz, co się dzieje w endometrium przed miesiączką? Wyróżnić możemy kilka etapów:
- między miesiączką a owulacją (w pierwszej fazie, proliferacyjnej) przewagę ma estrogen. W tym okresie endometrium mierzy od 5-7 milimetrów do nawet 11 milimetrów;
- w trakcie owulacji jajeczko opuszcza jajnik. Endometrium ma wtedy rozmiar 12-13 milimetrów. W przypadku cieńszego istnieje zagrożenie, że macica nie przyjmie zapłodnionej komórki jajowej;
- po owulacji a przed miesiączką (w drugiej fazie, sekrecyjnej) rośnie stężenie progesteronu.
Endometrium po owulacji
Po owulacji w 15-28 dniu cyklu progesteron przygotowuje endometrium na zagnieżdżenie się zapłodnionej komórki jajowej - przyjęcie jej i odżywianie. Grubość endometrium po owulacji wynosi wtedy zazwyczaj 10-12 milimetrów, a u kobiet obficie miesiączkujących nawet 18-20 milimetrów.
Jeżeli nie dojdzie do zapłodnienia, stężenie hormonów, zarówno estrogenu jak i progesteronu, pod koniec cyklu spada. W efekcie dochodzi do krwawienia, czyli złuszczenia endometrium do cienkiej linii. Endometrium przed okresem ma grubość 1-4 milimetrów. Gdy złuszczenie dobiegnie końca, rozpoczyna się nowy cykl.
Grubość endometrium w ciąży
Endometrium w ciąży nie nazywa się już endometrium, lecz doczesną, częścią łożyska. Optymalna grubość endometrium w ciąży to 10 milimetrów lub więcej, wtedy wzrasta szansa na urodzenie o czasie zdrowego dziecka. Tym samym spada ryzyko poronienia. Bardziej są nim zagrożone kobiety o endometrium grubości 7-8 milimetrów.
Im bliżej porodu, tym endometrium jest grubsze.
Grubość endometrium we wczesnej ciąży
Endometrium zwiększa swoją grubość i staje się bardziej unaczynione, a jego gruczoły stają się kręte i bardziej aktywne.
Jaka powinna być grubość endometrium we wczesnej ciąży? Dla zagnieżdżenia się zarodka endometrium musi mieć grubość co najmniej 7 milimetrów. W 5. tygodniu ciąży powinno wynosić 8-11 milimetrów.
Ile wynosi endometrium w okresie menopauzy?
W okresie menopauzy spada poziom estrogenów. Endometrium ścieńcza się do poniżej 3 milimetrów. Taka jest prawidłowa grubość endometrium po menopauzie. Co się dzieje, w miarę jak menopauza postępuje? Duże badanie obejmujące 1182 kobiety pokazało, że:
- w ciągu pierwszych 5 lat po menopauzie endometrium traci na grubości 0,003 milimetra na rok;
- po upływie 5 lat a przed 13 laty pozostaje niezmienione;
- żeby potem, uwaga, zgrubieć o 0,001 milimetrów na rok. Dlaczego tak się dzieje? Może to wynikać z przyrostu wagi i zmiany rozmieszczenia tkanki tłuszczowej.
Przerost endometrium
Przerost (pogrubienie) endometrium wynika z zaburzenia równowagi hormonalnej między estrogenem a progesteronem. Im więcej estrogenu i mniej progesteronu, tym dochodzi do nadmiernego wzrostu endometrium, co nazywamy właśnie przerostem. Dotyka on około 130 na 100 tysięcy kobiet, częściej po menopauzie (około 51 roku życia), a także w okresie okołomenopauzalnym.
Jak się objawia przerost, powiększone endometrium? Kobiety doświadczają niepokojących objawów ginekologicznych:
- nieregularnych lub obfitych miesiączek;
- krwawień między miesiączkami;
- krwawień podczas stosowania hormonalnej terapii zastępczej;
- plamień lub krwawień po menopauzie;
- bądź nie ma żadnych objawów.
Jeśli zauważasz u siebie którykolwiek z powyższych objawów, udaj się do ginekologa.
Diagnozę stawia się na podstawie przezpochwowego USG (badania ultrasonograficznego), które lekarz wykonuje w gabinecie.
Ryzyko przerostu endometrium wzrasta w określonych okolicznościach. Warto je poznać, żeby móc, choć częściowo przeciwdziałać tej chorobie. Oto one:
- wczesny wiek pierwszej miesiączki;
- wiek powyżej 25 lat;
- brak potomstwa;
- wyższy wiek przy wejściu w okres menopauzy;
- otyłość;
- cukrzyca;
- zespół policystycznych jajników;
- schorzenia woreczka żółciowego;
- choroby tarczycy;
- palenie papierosów;
- występowanie w rodzinie raka jajnika, macicy lub jelita grubego.
Przerost endometrium a ciąża
Zaburzenia hormonalne prowadzące do przerostu endometrium mogą utrudniać poczęcie. Jeśli kobieta z dużą grubością endometrium zajdzie w ciążę, jej szansa na urodzenie zdrowego dziecka jest niska. Niestety nieraz dochodzi do poronienia.
Przerost endometrium jest groźny nie tylko dla kobiet planujących potomstwo, ale dla każdej kobiety.
Czy przerost endometrium jest groźny?
Tak, przerost endometrium może być groźny. Jeśli się go nie leczy, nieraz prowadzi do rozwinięcia się raka trzonu macicy. Jest to najczęstszy nowotwór złośliwy (rak) u kobiet.
Leczony przerost daje duże szanse na wyleczenie. Jeśli ginekolog w trakcie USG przezpochwowego stwierdzi pogrubienie endometrium, kieruje pacjentkę do szpitala lub wykonuje biopsję w gabinecie.
- Pierwsza możliwość — szpital. Wykona tam łyżeczkowanie jamy macicy, czyli pobierze materiał. Czy to będzie bolało? Nie, specjalista zabieg ten przeprowadza w znieczuleniu ogólnym.
- Z kolei biopsja w gabinecie polega na szybkim pobraniu tkanki z jamy macicy. Wadą jest mniejsza dokładność niż przy łyżeczkowaniu.
- Trzecia możliwość, histeroskopia, zarezerwowana jest dla przypadków wątpliwych. I tu zostaje pobrany wycinek endometrium.
Co dalej? Ze szpitala bądź gabinetu trafi do lekarza patomorfologa, gdzie zostanie zbadany pod mikroskopem. Czas oczekiwania to na ogół kilka tygodni.
Otrzymujesz diagnozę, ale jak będzie wyglądało leczenie?
Czy przerost endometrium można wyleczyć?
Leczenie u pacjentek z łagodnym rozrostem (bez tak zwanej atypii) polega na stosowaniu progestagenów, najczęściej doustnym. Powinno trwać co najmniej 6 miesięcy. Zaleca się również zmniejszenie masy ciała i odstawienie hormonalnej terapii zastępczej. Niemniej ważna jest rezygnacja z leków i suplementów diety zawierających estrogeny, Dzięki temu wspomagasz terapię i zmniejszasz ryzyko nawrotu choroby.
Przerost endometrium z atypią jest mniej korzystną diagnozą. Istnieje bowiem 30% ryzyko przemiany w raka. Dlatego warto rozważyć leczenie chirurgiczne, zabieg usunięcia macicy, czyli histerektomię.
Czy przerost endometrium można wyleczyć? Tak, ale pod warunkiem, że je leczysz.
Podsumowanie
Wiesz już, ile wynosi endometrium w czasie menopauzy czy przed miesiączką. Poznałaś również metody leczenia przerostu endometrium oraz u kogo istnieje największe ryzyko, że ono wystąpi. Pamiętaj, ostateczna interpretacja wyniku USG macicy należy do lekarza. To on powie Ci, co oznaczają. Każdy z nich należy traktować indywidualnie.
Zobacz także:
Celem treści zamieszczonych na www.drherbich.eu jest edukacja czytelniczek, która w zamierzeniu ma ułatwić im rozmowę z lekarzem. Zawarte w serwisie internetowym informacje nigdy nie mogą jednak zastąpić konsultacji lekarskiej. Nigdy też nie należy korzystać z zamieszczonych wskazówek bez zasięgnięcia porady lekarza. Właściciel strony www.drherbich.eu nie ponosi odpowiedzialności za żadne działania podjęte na podstawie zawartych na niej treści.


Maria
Super artykuł !